ДЕМОНСТРАЦИЯ
на хирургическом обществе имени Н.И.Пирогова от 10.09.2014
http://pirogovskoe.com/index.php?page=protх
М.А.Атюков, А.С.Петров, С.А.Мищеряков, Н.О.Дмитриевская,И.Ю.Земцова, П.К.Яблонский
РЕДКИЙ ВАРИАНТ ВОССТАНОВЛЕНИЯ ПРОТЯЖЕННОГО ДЕФЕКТА ШЕЙНОГО ОТДЕЛА ТРАХЕИ
(Санкт-Петербургское бюджетное учреждение здравоохранения «Городская многопрофильная больница №2», главный врач – И.С.Фигурин, Санкт-Петербургский государственный университет, медицинский факультет, декан – П.К. Яблонский)
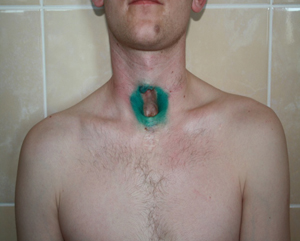
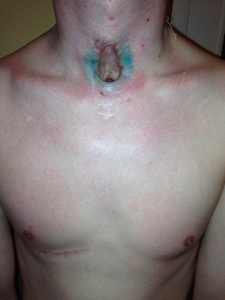
Больной Т., 26 лет (рис.1) поступил в Центр интенсивной пульмонологии и торакальной хирургии СПбГБУЗ «ГМПБ№2» 25.03.13 с жалобами на наличие протяженного дефекта шейного отдела трахеи, кашель с незначительным количеством слизисто-мутной мокроты с неприятным запахом и невозможность купания.
 Из анамнеза было известно, что 15.08.09 пациент попал в дорожно-транспортное происшествие. С диагнозом закрытая черепно-мозговая травма тяжелой степени был госпитализирован в одну из центральных районных больниц Ленинградской области, где длительное время находился на ИВЛ. 01.09.2009 выполнена трахеостомия. После деканюляции развился рубцовый посттрахеостомический стеноз шейного отдела трахеи. Больному выполнена ретрахеостомия, выписан на амбулаторное лечение с трахеостомой. В январе 2010 года при обследовании в специализированном стационаре диагностирована полная атрезия надтрахеостомического отдела трахеи, выполнена трахеопластика с формированием трахеофиссурына Т-образном стенте. Рекомендовано пожизненное канюленосительство.
Из анамнеза было известно, что 15.08.09 пациент попал в дорожно-транспортное происшествие. С диагнозом закрытая черепно-мозговая травма тяжелой степени был госпитализирован в одну из центральных районных больниц Ленинградской области, где длительное время находился на ИВЛ. 01.09.2009 выполнена трахеостомия. После деканюляции развился рубцовый посттрахеостомический стеноз шейного отдела трахеи. Больному выполнена ретрахеостомия, выписан на амбулаторное лечение с трахеостомой. В январе 2010 года при обследовании в специализированном стационаре диагностирована полная атрезия надтрахеостомического отдела трахеи, выполнена трахеопластика с формированием трахеофиссурына Т-образном стенте. Рекомендовано пожизненное канюленосительство.
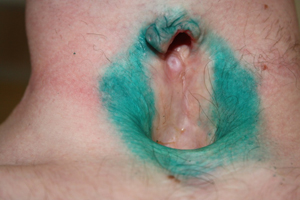
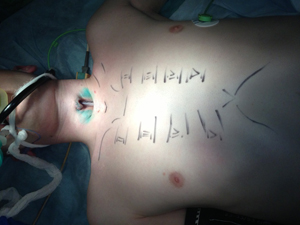
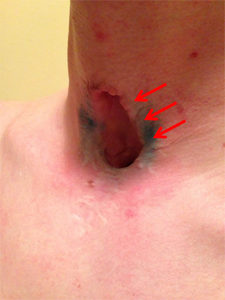
При поступлении по данным объективного обследования в ГМПБ№2: нормостеник, дышит через Т-образный стент, голос сохранен, частота дыхания 14 в 1 минуту, аускультативно дыхание жесткое, выслушивается во всех отделах, хрипов нет. Местно:на передней поверхности шеи имеется сформированная трахеофиссура протяженность около 5 смот уровня перстневидного хряща до рукоятки грудины, боковые стенки трахеи в проекции трахеофиссуры полностью отсутствуют (рис.2). Обращало на себя внимание полное отсутствие боковых стенок трахеи и замещение слизистой мембранозной стенки трахеи в проекции трахеофиссуры кожей (рис.3).
 |
 |
| Рис.2 | Рис.3 |
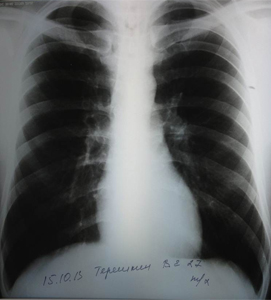
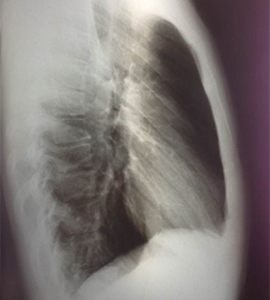
По результатам лабораторного обследования - клинический, биохимический анализ крови, коагулограмма –патологических изменений не выявлено. По данным рентгенографии грудной полости в двух проекциях: легкие полностью расправлены, инфильтрации в легочной ткани нет, тень средостения расположена срединно, не расширена, жидкости в плевральных полостях нет, костно-деструктивной патологии не выявлено (рис.4а-б).
 |
 |
| Рис.4а | Рис.4б |
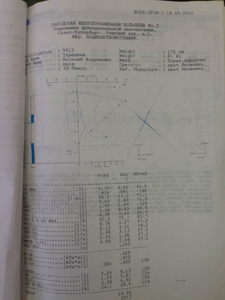
При дыхании через Т-образный стент значимых нарушений функции внешнего дыхания не выявлено (рис.5а-б).
 |
 |
| Рис.5а (нажмите для увеличения) | Рис.5б (нажмите для увеличения) |
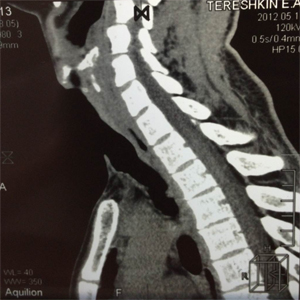
По данным спиральной компьютерной томографии протяженность трахеофиссуры составила около 5,5 см (рис.6а-б).
 |
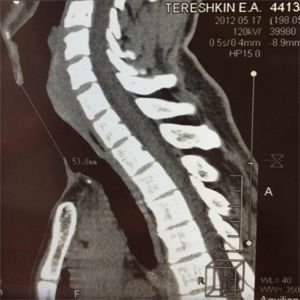 |
| Рис.6а | Рис.6б |
Полное отсутствие боковых стенок трахеи в зоне трахеофиссуры, подтвержденное результатами компьютерной томографии (рис.7).
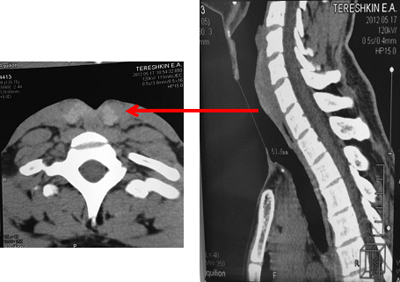
Рис.7
Результаты магнитно-резонансной томографии при поступлении (рис.8).
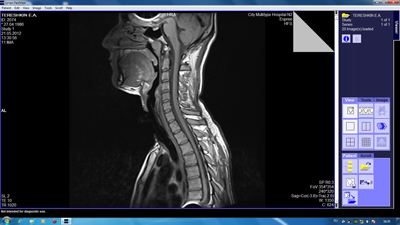
Рис.8
Больному выполненафибробронхоскопия (видео 1). Фибробронхоскопвведен в горизонтальную ветвь Т-образного стента. Первым этапом осмотрена проксимальная ветвь стента, установленная сразу ниже голосовых складок. Вторым этапом осмотрена дистальная ветвь стента, заканчивающаяся на расстоянии около 5 см от бифуркации трахеи.
После удаления Т-образного стента еще раз оценена протяженность трахеофиссуры (видео 2). Проксимальный край трахеофиссуры начинался на 1,0-1,5 см ниже голосовых складок, протяженность трахеофиссуры составляла 5,0 см, расстояние от дистального края трахеофиссуры до бифуркации трахеи составляло около 5,0 см (рис.9).

Рис.9 (нажмите для увеличения)
На основании данных проведенного обследования принято решение о выполнении двухэтапной пластики шейного отдела трахеи.
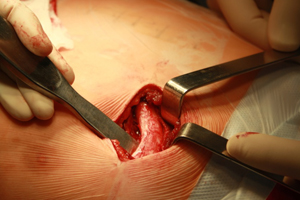
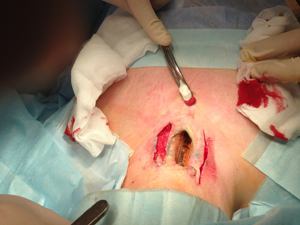
26.03.13 пациенту выполнен первый этап хирургического лечения - пластика боковых стенок шейного отдела трахеи фрагментами реберного хряща. Мобилизована хрящевая часть V ребра справа, сформированы перфорированные хрящевые пластины (рис. 10а-в).
 |
 |
| Рис.10а | Рис.10б |
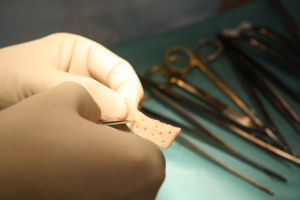 Рис.10в
Рис.10в
Параллельными разрезами между внутренним краем кивательных мышц и боковыми стенками трахеофиссурысформированы карманы, в которые установлены хрящевые пластины (рис.11а-в).
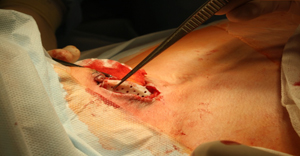 Рис.11а
Рис.11а
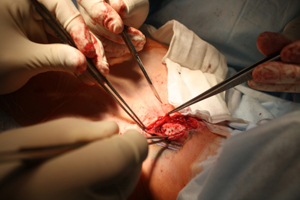 |
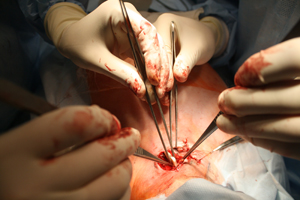 |
| Рис.11б | Рис.11в |
Операция завершена установкой Т-образного стента с наложением провизорных лигатур с целью правильного формирования боковых стенок трахеи (рис.12).

Рис.12
Ранний послеоперационный период протекал без осложнений. Пациент выписан на 12 сутки послеоперационного периода.
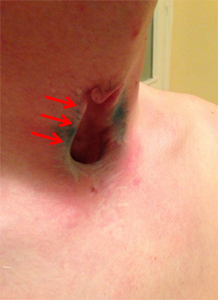
Пациент повторно госпитализирован в Центр через 6 месяцев после первого этапа хирургического лечения. При осмотре отмечено удовлетворительное формирование боковых стенок трахеи в зоне ранее имплантированных хрящевых пластин (рис.13а-б, 14а-б).
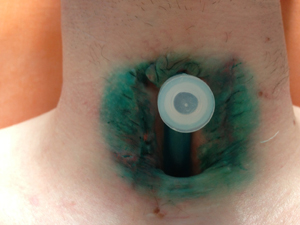 |
 |
| Рис.13а | Рис.13б |
 |
 |
| Рис.14а | Рис.14б |
17.10.13 выполнен второй этап хирургического лечения - формирование передней стенки трахеи из аутохряща на линейномстенте. Мобилизована хрящевая часть V ребра слева,сформированы перфорированные хрящевые пластины (рис.15).

Рис.15
Окаймляющим разрезом мобилизована кожа вокруг трахеофиссуры (рис.16а-б).
 |
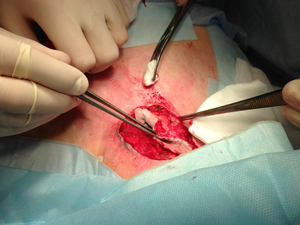 |
| Рис.16а | Рис.16б |
С целью сохранения адекватного просвета трахеи в раннем послеоперационном периоде в трахею установлен линейный стент длиной 6 см, диаметром 9 мм с заранее прошитыми провизорными лигатурами (Рис.16а).
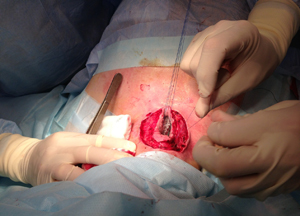
Передняя стенка трахеи сформирована ушиванием кожи над линейным стентом установленным в трахее (рис.18).
 |
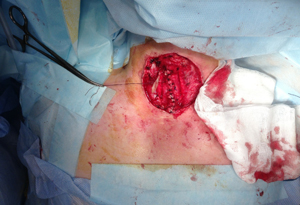 |
| Рис.17 | Рис.18 |
Для создания каркаса передней стенки трахеи установлены хрящевые пластины фиксированные по наружному краю ранее сформированных боковых стенок (рис.19).
Отдельными швами кожный лоскут фиксирован к внутренней поверхности сформированных хрящевых полуколец (рис.20).
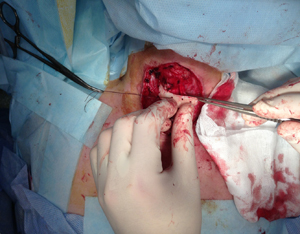 |
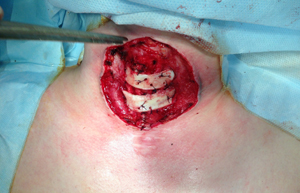 |
| Рис.19 | Рис.20 |
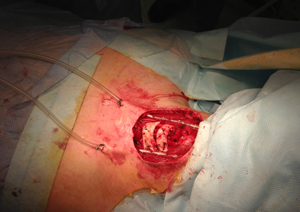
Послеоперационная рана дренрована по Редону (рис.21), и ушита отдельными узловыми швами (рис.22).
 |
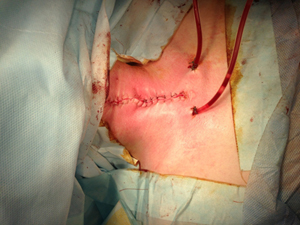 |
| Рис.21 | Рис.22 |
В раннем послеоперационном периоде выполнена фибробронхоскопия, линейный стент установлен адекватно.
25.10.13 больному выполнена ригидная бронхоскопия, удаление линейногостента. Ранний послеоперационный период протекал без осложнений. Пациент выписан в удовлетворительном состоянии на 14 сутки послеоперационного периода.
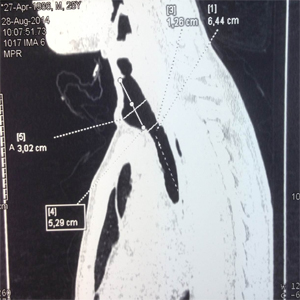
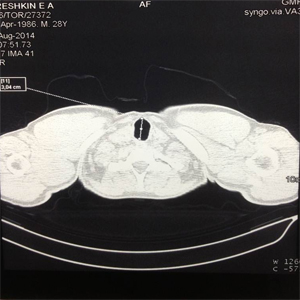
При контрольном осмотре в марте 2014 года состояние больного удовлетворительное, дыхание свободное, без стридора, при физической нагрузке одышка не беспокоит. По данным спиральной компьютерной томографии выявлена компенсированная деформация шейного отдела трахеи без признаков стенозирования (рис. 23а-в).
 |
 |
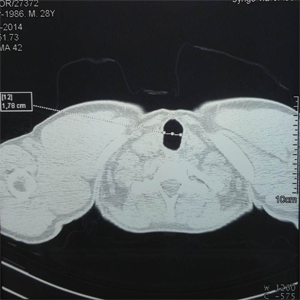 |
| Рис.23а | Рис.23б | Рис.23в |
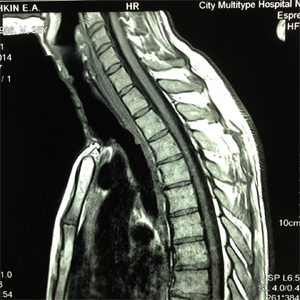
Эти данные подтверждены результатами магнитно-резонансной томографии (рис. 24). По данным контрольной бодиплетизмографии значимых нарушений проходимости дыхательных путей не выявлено (рис.25).
 |
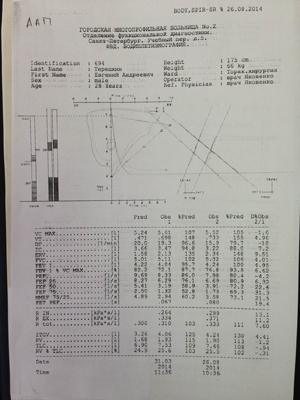 |
| Рис.24 | Рис.25 (нажмите для увеличения) |
По данным контрольной фибробронхоскопиизначимых участков сужения сформированной трахеи не выявлено (видео 4). Эпителий на этом уровне представлен эпителием кожи.
Больной отмечает значимое улучшение качества жизни.

Цель демонстрации: напомнить о возможности эффективной этапной реконструкции протяженного дефекта шейного отдела трахеи.




